
今回は肩関節脱臼(shoulder dislocation)を経験したときの対処法・検査・治療方針・リハビリの流れを、できるだけわかりやすく整理します。
肩関節は構造上、体の関節の中でも脱臼が起こりやすい部位とされます[1]。再発(再脱臼・反復性不安定症)が起こることもあるため、早い段階での評価と適切な治療方針、そして段階的なリハビリが大切になります。
- 肩関節脱臼(前方・後方)とは何か、よくある受傷パターン
- 症状・合併しやすい問題(神経症状など)と、受診を急ぐサイン
- 病院で行う検査(レントゲン・CT・MRI)と、治療の考え方
- 保存療法/手術療法それぞれのリハビリの流れ(時期ごとの目安)
- 復帰の目安と、復帰前に確認したいチェックポイント
目次
肩関節脱臼とは?
肩関節(肩甲上腕関節)は、肩甲骨の関節窩と上腕骨の骨頭で構成されます。ここで上腕骨頭が関節窩から外れてしまった状態を肩関節脱臼と呼びます(図1)。
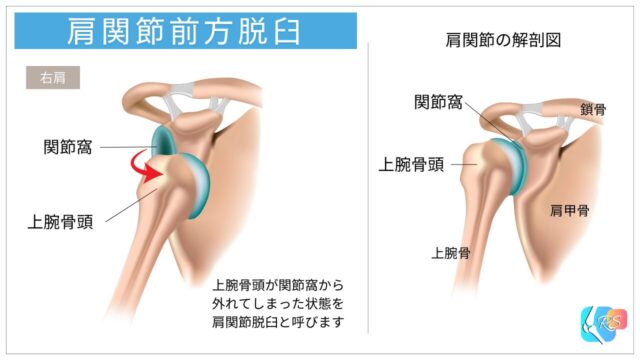
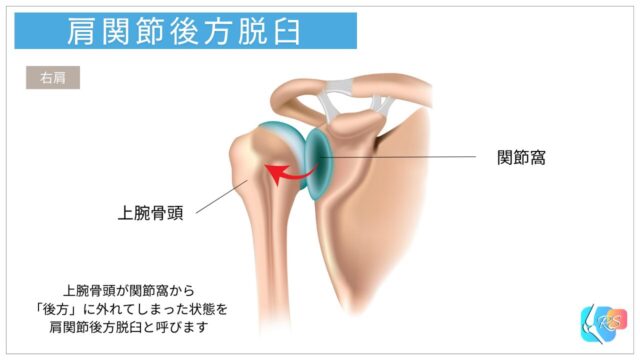
脱臼の方向にはいくつか種類がありますが、一般的には前方脱臼が多く、後方脱臼(図2)は比較的少ないと報告されています[2]。
前方脱臼では、肩の前方の安定性に関わる組織(関節唇・関節包靱帯など)が損傷することがあります。代表的なものとして、関節唇などの損傷をBankart病変、上腕骨頭の後外側に陥没が生じる損傷をHill-Sachs病変と呼びます(図3)。
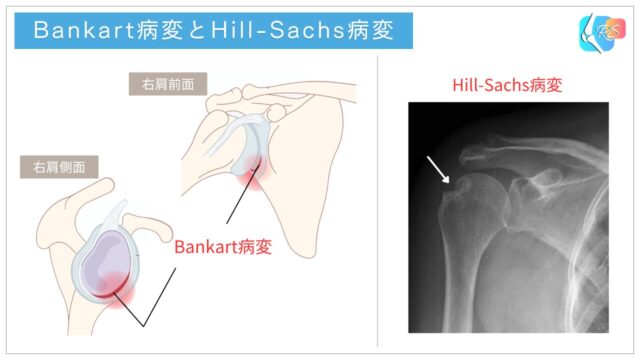
このような安定機構の損傷があると、再脱臼(再発)しやすくなる可能性があります。長期追跡研究では、初回前方脱臼後に保存療法で経過をみた場合でも、一定割合で再脱臼が起こりうることが報告されています[3]。
また、再発のリスクには年齢やスポーツ参加、関節のゆるさ(過可動性)などが関係しうるとする系統的レビューもあります[4]。とくに若い競技者では再発リスクが高い傾向があるため、競技復帰の時期や再発の許容度も含めて、専門医と治療方針を相談することが現実的です[4,5]。

肩関節脱臼が起こりやすいシーン(原因・受傷機転)
肩関節脱臼は、コンタクトスポーツや転倒を伴うスポーツで起こりやすい傾向があります[1]。
- ラグビー/アメリカンフットボール:タックル・接触
- サッカー/スキーなど:転倒して手をつく
- 野球:ヘッドスライディングなど

肩関節脱臼のよくある症状
肩の激しい痛みと、肩が抜けた(外れた)感じを自覚することが多いです。
脱臼直後は肩に力が入りにくく、手をだらんと下げ、反対の手で支える姿勢になることがあります(図5)。
また、脱臼に合併してしびれや感覚低下、力が入らないなど神経症状(例:腋窩神経領域)が出る場合があるため注意が必要です。


受診を急いだ方がよいサイン(赤旗)
肩が外れた疑いがあるときは、基本的に医療機関での評価が必要です。特に次のような場合は、早めの受診(可能なら当日)を検討してください。
- 強いしびれ/感覚低下/手指が動かしにくい
- 変形が強い、腫れが急に強くなる、皮膚の色が悪い・冷たい
- 自分では戻った気がしても痛みが強いまま、動かすと抜けそうな強い不安感がある
- 明らかな転倒・衝突後で、骨折の可能性が否定しにくい
なお、自分で無理に戻そうとするのはリスクがあるため、基本的には避け、医療者の評価を受ける方が安全です。
セルフチェックの考え方(家庭・現場での確認)
脱臼が疑われるときは、正確な診断は画像検査が必要です。家庭や現場では、次のような「危険サインがないか」を確認するのが現実的です。
- 指先の感覚(左右差が強くないか)
- 手指・肘が動かせるか(強い脱力がないか)
- 痛みが増える動作を無理に試さず、腕を支えると少し楽か
「外れたかも」と感じた段階で、固定(腕を体の前で支える)と冷却、そして医療機関へ、という流れが安全です。
病院で行う検査
画像検査では、一般的にレントゲン検査、CT検査、MRI検査を行います。
レントゲン:脱臼の方向、骨折やHill-Sachs病変など骨の異常を確認します。
CT:関節窩の骨欠損(骨性Bankart病変)などをより詳細に評価します。
MRI:Bankart病変など関節唇損傷、関節包靱帯など軟部組織の損傷を評価します。
診察では、問診(受傷状況・既往歴など)、触診、可動域の評価、必要に応じてapprehension test/relocation testなどを行います。

肩関節脱臼と診断されたら(治療方針)
治療には大きく保存療法と手術療法の選択肢があります。
初回脱臼では保存療法が選ばれることも多い一方で、年齢・競技レベル・復帰時期・骨欠損の程度・再発リスクなどによって、早期から手術療法を検討するケースもあります[4,5]。
再脱臼してしまった場合や骨性損傷が大きい場合は、手術療法の必要性が高くなることがあります。
ここからは、まず保存療法の固定とリハビリの流れ、その後に手術療法の代表的な術式と術後リハビリの目安を説明します。
肩関節脱臼のリハビリテーション
保存療法のリハビリテーション
初回脱臼後、保存療法で復帰を目指す場合のリハビリの流れを説明します。
固定(受傷後〜約3週間)
肩関節脱臼後は、一般的に固定を行う期間があります(目安は約3週間とされることが多いです)。
固定肢位には内旋位固定と外旋位固定があり、研究を統合したメタアナリシスでは外旋位固定の方が再発率が低い可能性が示されています[6]。一方で、生活上の不便さや装具の着用のしやすさ等もあり、内旋位固定が選ばれる場合もあります。最終的には、担当医の方針に合わせて進めましょう。

・上腕、首の筋肉のマッサージ

リハビリ前期(3週〜6週)
・肩のインナーマッスルを鍛える(腱板筋のトレーニング)
・肩甲骨周囲の筋肉を鍛える(肩甲骨の筋トレ)

リハビリ中期(4週〜8週)
・肩の可動域を広げた状態で腱板のトレーニング
・腕を振ってランニングをスタートする

リハビリ後期(6週〜12週)
・リアクション、対人動作の練習(リアクションドリル、対人練習など)

・肩の不安感がほとんどない
復帰期(8〜16週)


手術療法のリハビリテーション
再脱臼の場合や骨欠損が大きい場合などでは、手術療法が適応となることがあります[5]。
手術療法は大きく分けて2種類(代表例)があります。
- Bankart修復術
- 損傷してしまったBankart病変(関節包や関節唇など)の修復を行います。
- 肩をできる限り元の状態に近づける手術のため、野球の投球側など可動域制限を極力出したくないスポーツの選手に選択されることがあります。
- Bristow(ブリストー)法(烏口突起移行術)
- 肩甲骨の突起部分である烏口突起の先端を筋肉・腱と一緒に切り取り、関節窩前方に移行してスクリューで固定します。
- 固定性が高く、再脱臼しにくい方向を目指す術式として扱われます。
- 一方で、可動域制限や合併症のリスクも議論されます。
ここでは代表例として2種類を挙げましたが、術式にはバリエーションがあります。最適な治療方針は、画像所見・競技特性・再発リスク・希望復帰時期などを踏まえて、専門医と相談して決めていきましょう。
Bankart修復術後のリハビリテーション
以下はおおまかな目安です。術後の進め方は執刀医・担当セラピストの方針が最優先になります。
・炎症が増えない範囲で介助下に腱板訓練スタート
・上腕・首の筋肉のマッサージ
・自動運動から徐々に腱板筋トレーニング
・ウォーキングやジョギング開始
その後は徐々に運動量を上げていき、一般的に4〜6ヶ月で復帰を目指す流れが示されることがあります(競技や状態により前後します)。

Bristow法後のリハビリテーション
以下はおおまかな目安です。術後の進め方は執刀医・担当セラピストの方針が最優先になります。
・炎症が増えない範囲で介助下に腱板訓練スタート
・上腕・首の筋肉のマッサージ
・自動運動から徐々に腱板筋トレーニング
・ウォーキングやジョギング開始
・荷重訓練開始(四つ這い、プランク、腕立て伏せなど)
・徐々にウエイトトレーニング開始
・コンタクト練習スタート
その後は徐々に運動量を上げていき、一般的に3〜6ヶ月で復帰を目指す流れが示されることがあります(競技や状態により前後します)。
Bristow法の術後は、競技特性によっては早めの復帰が検討されることもありますが、最終的には骨癒合や機能評価を踏まえて判断されます。

復帰目安(競技復帰の考え方)
復帰時期は、競技・ポジション・再発リスク・痛み・可動域・筋力・不安感などで大きく変わります。レビューでは、競技復帰が比較的早いケースもある一方、再発リスクが高いことも指摘されています[7]。
目安としては「痛みが落ち着いている」「可動域と筋力が左右差少ない」「競技動作で不安が少ない」など、機能の回復を軸に判断するのが安全です。
FAQ(よくある質問)
Q1. 脱臼したら、その場で戻してもいいですか?
一般には、自己判断で無理に戻すのはおすすめできません。骨折が隠れていたり、神経・血管への影響がある場合もあるため、医療機関で評価したうえで整復・固定の方針を決める方が安全です。
Q2. 亜脱臼(自然に戻った)なら病院は不要ですか?
亜脱臼でも関節唇などが損傷している可能性があり、不安定性が残ることがあります。痛みが続く、抜けそうな感じが残る、しびれがある場合などは受診を検討してください。
Q3. 再脱臼しやすいのはどんな人ですか?
系統的レビューでは、年齢(若いほど)や性別、関節のゆるさ、骨折の有無などが再発リスクに関係する可能性が示されています[4]。競技者では競技特性も影響するため、個別に評価してもらうのが安心です。
Q4. 固定は外旋位が良いのですか?
外旋位固定が再発率を下げる可能性を示したメタアナリシスがあります[6]。ただし、生活上の不便さや装具の着用のしやすさ、患者さんの状況で選択は変わります。担当医と相談して決めるのが現実的です。
Q5. いつから筋トレやコンタクトができますか?
時期は状態で変わりますが、この記事のリハビリ枠(前期→中期→後期→復帰期)のように、段階的に負荷を上げていく考え方が基本です。痛み・不安感が強い場合は、段階を戻す(負荷を落とす)判断も大切です。
まとめ
肩関節脱臼は、脱臼そのものへの対応だけでなく、再発(再脱臼)をどう防ぐかが重要になりやすいケガです[3,4]。
治療方針(保存/手術)は、年齢・競技レベル・骨欠損の程度・復帰時期の希望などで変わります。専門医と相談しつつ、段階的なリハビリで復帰を目指していきましょう。

「もっとこれが知りたい!」「こんな記事を書いて欲しい!」「ケガのことを相談したい!」
などご要望をお受けしています!
〈お問い合わせ〉からお気軽にご連絡ください!
参考文献
[1]Cutts S et al. Anterior shoulder dislocation. Ann R Coll Surg Engl. 2009;91(1):2-7. PubMed ID: 19126329
[2]Robinson CM et al. Posterior shoulder dislocations and fracture-dislocations. J Bone Joint Surg Am. 2005;87(3):639-650. PubMed ID: 15741636
[3]Hovelius L et al. Nonoperative treatment of primary anterior shoulder dislocation in patients forty years of age and younger: a prospective twenty-five-year follow-up. J Bone Joint Surg Am. 2008;90(5):945-952. PubMed ID: 18451384
[4]Olds M et al. Risk factors which predispose first-time traumatic anterior shoulder dislocations to recurrent instability in adults: A systematic review and meta-analysis. Br J Sports Med. 2015;49(14):913-922. PubMed ID: 25900943
[5]van Spanning SH et al. Operative Versus Nonoperative Treatment Following First-Time Anterior Shoulder Dislocation: A Systematic Review. J Shoulder Elbow Surg. 2021. PubMed ID: 35102053
[6]Zhang B et al. Immobilization in external rotation versus internal rotation after shoulder dislocation: A meta-analysis of randomized controlled trials. Orthop Traumatol Surg Res. 2020;106(4):671-680. PubMed ID: 32446811
[7]Watson S et al. A Clinical Review of Return-to-Play Considerations After Anterior Shoulder Dislocation. Sports Health. 2016;8(4):336-341. PubMed ID: 27255423












