
今回は、肘部管症候群(尺骨神経障害)になってしまったときの対処法について書いていきます。
肘部管症候群は、肘の内側を通過する尺骨神経が肘部管で絞扼され、神経症状が生じてしまうケガです。
野球選手に多く、適切なリハビリを行わないと症状がなかなか改善しない場合もあります。
今回はそんな肘部管症候群について解説していきたいと思います!
目次
肘部管症候群(尺骨神経障害)とは?
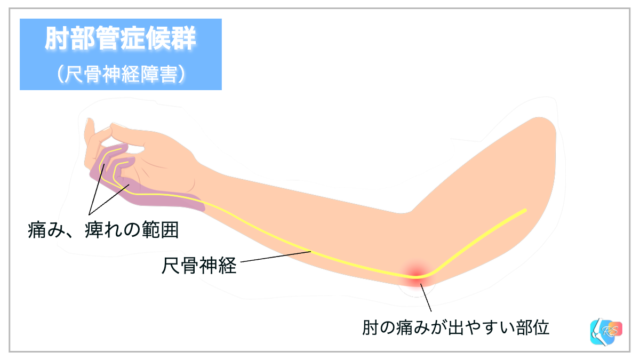
肘部管症候群とは、肘部管を走行する尺骨神経が絞扼され、尺骨神経の支配領域に「痛み」「しびれ」「筋力低下」などの症状が現れている状態をさします。
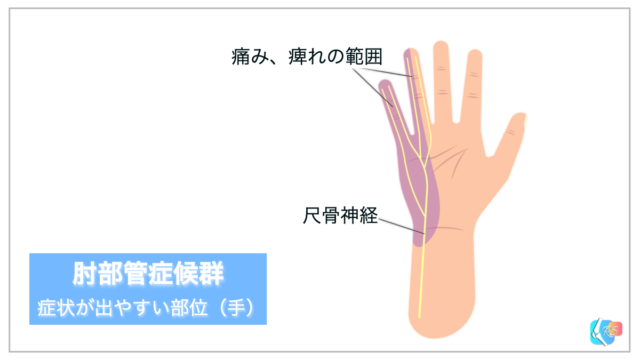
尺骨神経は、手の小指・薬指を支配していますので、その部位にしびれが生じます(図1)。
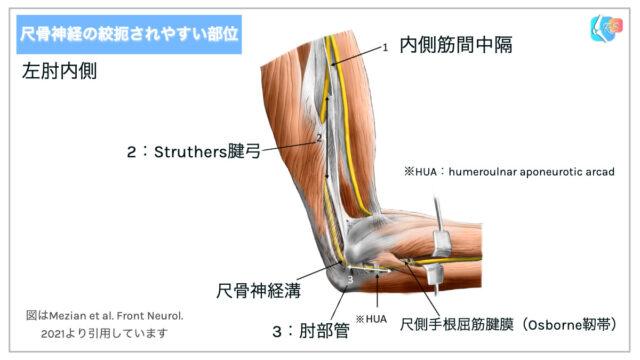
尺骨神経は上腕の内側から肘内側を走行しており、様々な場所で絞扼されやすくなっています(図2)。
特に内側筋間中隔、Struthers腱弓、肘部管で絞扼されやすいと言われています[1]。

肘部管症候群を起こしやすいシーン
野球などの投擲競技選手に多く発生します。
投擲動作では、肘を曲げた状態から急激に肘を伸ばし、胸を張るため、尺骨神経が一気に引っ張られてしまいます。

肘部管症候群のよくある症状
・握力が弱い
・投球時にすっぽ抜ける
病院で行う検査
基本的な診察で尺骨神経症状の有無を確認します。
レントゲン検査では肘関節の変形や骨形態について確認し、MRI検査では神経の炎症の確認、エコー検査では神経の動きや絞扼の程度(潰れていないかなど)を確認することもあります。
一般的には、問診(怪我した状況の確認など)、触診(痛みのある場所のチェック)、スペシャルテスト(Tinel様徴候、肘屈曲テスト)などを行います。
肘部管症候群と診断されたら
基本的には保存療法を行います。
一方で、あまりにも絞扼がひどい場合や、尺骨神経の脱臼が頻繁に起こる場合は手術療法を行うこともあります。
保存療法の場合も、手術療法の場合も、スポーツ復帰する時には「尺骨神経が絞扼されてしまった原因を改善」しておくことが必要不可欠です。
そのため、肘部管症候群と診断されたら神経にストレスがかかった原因を見つけ出し、段階的にリハビリを進めていきましょう!
以下に、保存療法のリハビリテーションの流れを書いていきます。
肘部管症候群のリハビリテーション(保存療法)
中等度の症状をイメージしてリハビリの流れを記載しています。
期間は目安ですので、自分に合った進め方をしましょう!
✅ しびれ・痛みが悪化していないこと!
✅ 姿勢が良い
✅ 肘の曲げ伸ばしがスムーズである
✅ 上腕・前腕に筋肉が柔らかい
✅ ケガを誘発した動作が安定しいて良いフォームである
・肩・上腕・前腕の外側のストレッチ!(←内側を触ると悪化するので、外側を緩めて肘の曲げ伸ばしをスムーズに)
・肩甲骨・体幹の筋トレ!(←姿勢を良くする)

症状が出ない部分からスタートし、まずは一番大切な「姿勢」を改善しましょう!
あまりにも症状が強い場合は、専門医に相談し、薬や注射をする選択肢もあります。
・肩甲骨・体幹の筋トレも継続!
・原因となった動作のフォームチェック!

★ 握力が回復していることを確認しましょう。


姿勢が悪くなっていないかも要チェクです!

まとめ
ここまで、肘部管症候群の方針やリハビリテーションについて書いてきました。
肘部管症候群は神経へストレスがかかった原因を解決しないと再び症状が出やすいケガですので、基本をしっかりおさえながらリハビリをしていきましょう!

「もっとこれが知りたい!」「こんな記事を書いて欲しい!」「ケガのことを相談したい!」
などご要望をお受けしています!
〈お問い合わせ〉からお気軽にご連絡ください!
参考文献
[2]西浦康正:尺骨神経障害 -講座スポーツ整形外科2 上肢のスポーツ外傷・障害- 池上博泰 編集. 中山書店. 2022. 148-153














